Una domanda che molto spesso mi viene rivolta in ambulatorio è questa: “ Ma se io ho l’osteoporosi, come posso fare una protesi d’anca?”.
Artrosi e osteoporosi sono patologie che spesso “vanno a braccetto” e questo ha portato ad un numero crescente di pazienti affetti da osteoporosi che necessitano di una sostituzione protesica per coxartrosi.
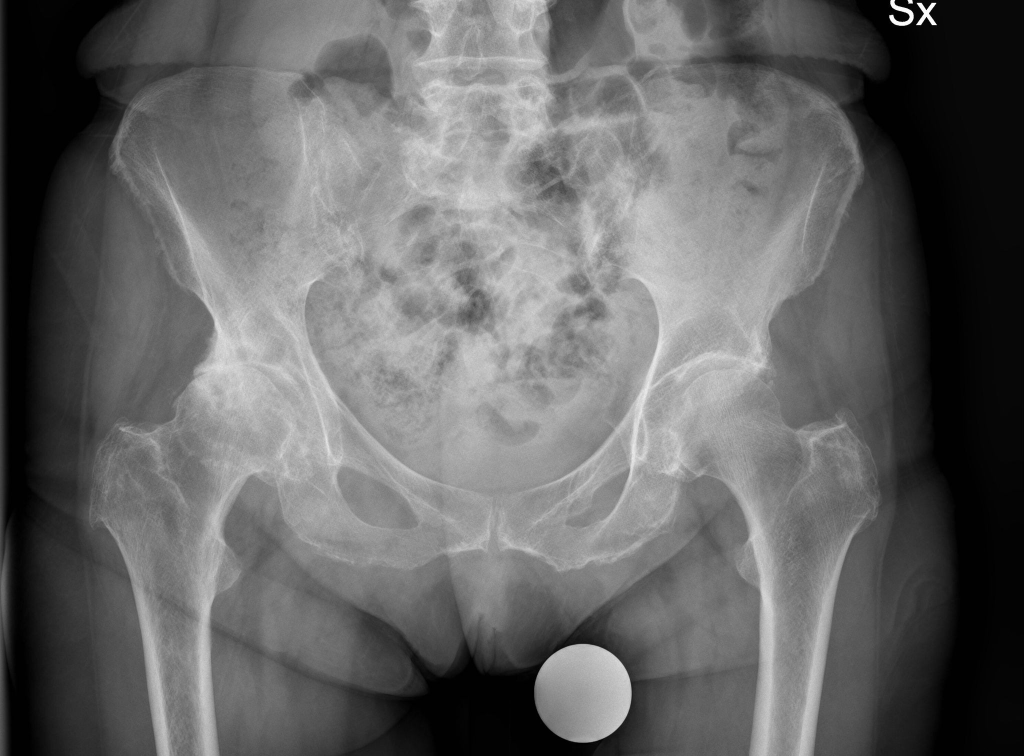
Purtroppo l’osteoporosi può nascondere potenziali insidie nell’esecuzione di una protesi d’anca.
La tipica sostituzione articolare è costituita da 4 elementi: cotile, inserto, testina e stelo.
Fortunatamente le componenti acetabolari non cementate hanno dimostrato di avere un buon successo nei pazienti osteoporotici, con basso tasso di complicanze se si usano alcune accortezze, quali l’alesatura line to line (allargamento dell’acetabolo alle dimensioni del cotile da impiantare) e l’eventuale uso di viti di ancoraggio.
COMPLICANZE:
Il problema più grande rimane il posizionamento della componente femorale, con il rischio di frattura intraoperatoria oppure di mobilizzazione precoce oppure di frattura periprotesica tardiva.
La forma del femore osteoporotico è diversa da quella del femore non osteoporotico: il femore osteoporotico, con densità ossea ridotta, ha un canale più largo con corticali ossee più sottili.
In particolare il femore gravemente osteoporotico (definito “a tubo di stufa”) presenta un canale largo e corticali sottili e poco definite, condizione questa che crea problemi nel posizionamento e fissazione dello stelo femorale protesico.
Femori estremamente larghi con sottili corticali possono portare all’uso obbligato di steli cementati per riempire il canale e a volte lo spessore di cemento impiegato risulta essere maggiore dei classici 2 mm consigliati.
In questi casi la fissazione dell’impianto con cemento rimane l’unico metodo affidabile, ma con tassi di mobilizzazione più rilevanti e con tempi più brevi rispetto all’uso degli steli non cementati.
SOLUZIONI:
Attualmente, quando possibile, anche in femori osteoporotici si predilige l’uso di steli non cementati, ricoperti di materiale aggrappante e di caratteristiche similari all’osso (idrossiepatite).
Casistiche ampie riportate in letteratura identificano questa come la scelta più duratura nel tempo.
La tecnica chirurgica nel femore osteoporotico deve essere ancor più attenta e precisa, poiché le complicanze che potrebbero presentarsi sono severe: è fondamentale in questi casi ricercare la precisa taglia femorale che garantisca una stabilità primaria sufficiente ad una integrazione che sarà comunque più lenta. È necessario eseguire un alesaggio preciso del canale femorale per rendere il fit (incastro) protesico ottimale.
Nei pazienti osteoporotici, l’integrazione tra protesi e osso è molto più lenta e quindi il fit e la stabilità primaria (immediata nel post intervento) devono essere ottimali e duraturi nel tempo, per evitare una mobilizzazione precoce, altra complicanza frequente nel paziente osteoporotico.
La ricerca, durante l’intervento, di un fit sicuro può portare all’altra frequente complicanza nell’impianto di uno stelo protesico nel paziente osteoporotico: la frattura intra operatoria.
La frattura più frequentemente è localizzata nel calcar mediale, in prossimità del piccolo trocantere. Per ridurre al minimo tale complicanza è fondamentale l’esperienza del chirurgo e la giusta scelta di design dello stelo protesico, usando steli con adeguate forme e angolazioni del collo.
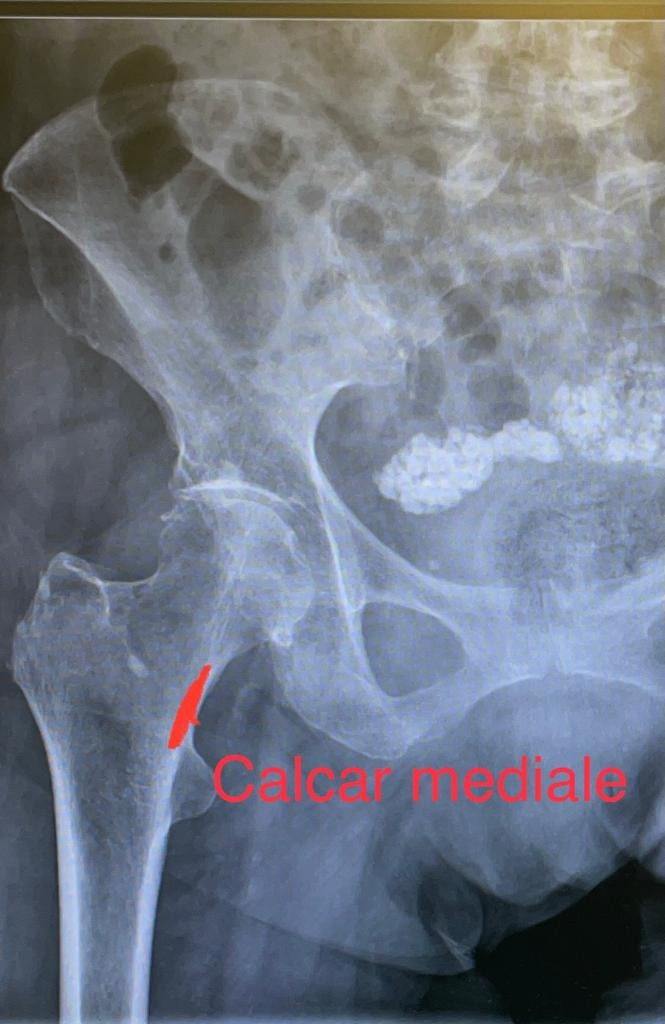
In alcune casistiche il tasso di frattura periprotesica intra-operatoria, raggiunge il 4%: tra i fattori di rischio più importanti ci sono l’età, il sesso femminile e l’osteoporosi.
Durante la preparazione del canale è fondamentale riconoscere un’eventuale frattura e trattarla celermente con cerchiaggi o altre fissazioni.
Questa temibile complicanza intra operatoria, se non prontamente riconosciuta, può portare alla propagazione della frattura e quindi ad un fallimento precoce dell’impianto con esiti a volte catastrofici.
La prevenzione della frattura è chiaramente l’opzione migliore: in questo ha grande importanza l’esperienza del chirurgo.
Il chirurgo ortopedico deve eseguire un’attenta preparazione del canale femorale e la scelta dello stelo non cementato più adeguato per evitare spinte deleterie su un osso debole e molto più incline alle fratture.
Altra complicanza sempre più frequente è la frattura periprotesica “tardiva”, secondaria a traumi anche minori.
Questa frequente situazione obbliga l’ortopedico a sintesi chirurgiche non semplici nei casi di stabilità protesica, e a revisioni con protesi più lunghe e prese più distali nei casi di mobilizzazione dello stelo.
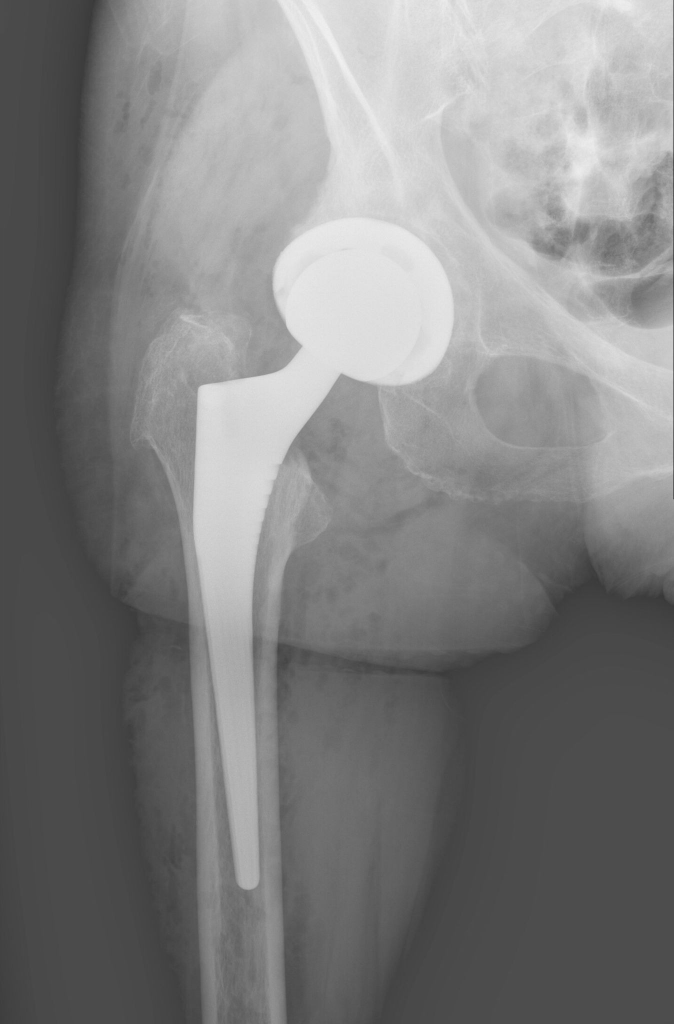
Recenti studi hanno evidenziato come l’uso di calcio, vitamina d e difosfonati (farmaci capaci di inibire gli osteoclasti che sono cellule deputate al riassorbimento osseo) possano migliorare la densità ossea periprotesica soprattutto nei quadranti più prossimali.
Un effetto similare lo si ha anche con una costante attività fisica che regola il rimodellamento osseo a favore del deposito, rendo quindi l’osso “più denso”.